沈明球医生的科普号
- 精选 骨质疏松的药物治疗应该持续多久?
骨质疏松症是以骨量减少、骨微观结构退化为特征、骨脆性增加以致骨折风险提高的一种全身性骨代谢障碍疾病。骨质疏松性骨折是骨质疏松症最严重的后果。抗骨质疏松药物治疗可以减少骨质疏松相关性骨折的发生,但是其长期治疗效果存在争议。法国巴黎笛卡尔大学的 Roux 博士对骨质疏松药物的长期治疗效果进行了综述,发表于 Osteoporosis International 杂志。 目前常用的抗骨质疏松药物主要包括以下几种。(1)维生素 D、钙剂等,是预防骨质疏松的一线用药。(2)抗骨吸收药物:如双膦酸盐、雌激素、选择性雌激素受体激动剂(以雷洛昔芬为代表)及降钙素等,这类药物能抑制破骨细胞骨吸收,减缓骨质丢失过程。(3)促骨形成药物:如甲状旁腺激素、特立帕肽、氟化物,这类药物能促进成骨细胞骨形成作用。(4)其他药物:如他汀类药、地诺单抗等。 1、抗骨质疏松药物的抗骨折效应是否长期存在? 与安慰剂对照组比较,许多药物的抗骨质疏松性骨折的作用在治疗第一年内最明显。 为了观察延长药物治疗时间的疗效,许多试验都进行了延期处理。这里简要列举 2 例: (1)Evista 试验提供了雷洛昔芬治疗 8 年后的数据。8 年随访结束时发现,雷洛昔芬对非椎体骨折的发生并没有明显预防作用。 (2)对利塞膦酸盐最长的研究是对 68 例研究对象随访 7 年。研究发现用药 0-3 年与 6-7 年患者年椎体骨折发生率基本一致。 从目前已有的研究来看,没有明显的证据表明 3-5 年以上的抗骨质疏松治疗具有更好的抗骨折作用。 2、停止抗骨质疏松药物治疗是否存在风险? 不同的药物在停止治疗后预后明显不同。简要列举几例: (1)停止抗骨质疏松治疗导致骨密度下降,这在雌激素替代治疗患者更为明显。 81 例研究患者连续两年内服用结合雌激素(0.625 mg/d)后,改为安慰剂治疗一年,随访发现脊柱以及股骨转子粗隆骨密度分别下降了 4.5% 和 2.4%。雌激素替代治疗可以减少髋骨和脊柱的发生,停止雷洛昔芬一年后腰椎骨密度下降了 2.4%。 (2)在停止地诺单抗治疗后骨量也会减少,有研究发现在停止治疗一年后骨密度下降最明显。 (3)在针对唑来膦酸的 HORIZON 临床研究中,病人使用 3 年唑来膦酸盐治疗后部分患者改为安慰剂治疗,随访 3 年。研究结束时发现,与服用唑来膦酸盐 6 年治疗组相比,转为安慰剂治疗组的骨密度轻度下降,但骨吸收标志物并无明显差异。 3、延长抗骨质疏松药物治疗时间是否有害? 抗骨质疏松药物有许多不良反应,比如口服双磷酸盐的胃肠不适、静脉应用双磷酸盐的肾毒性、使用雷洛昔芬的静脉血栓形成风险增加等等。但没有证据表明随着用药时间推移此类不良反应发生率增加。 (1)严重骨疾病者静脉使用双磷酸盐较严重的并发症之一就是下颌骨坏死。据美国报道,发生率在 1/10000 到 1/100000 之间。但到目前为止,并没有充分的证据表明双磷酸盐会增加下颌骨坏死的发生率。对持续使用此类药物的 2191 例患者随访不到 2.5 年,并无该并发症发生。 (2)使用 6 年地诺单抗治疗的 2343 例患者共发现两例下颌骨坏死。地诺单抗引起股骨中段骨折的病例已得到证实,但骨折的发生可能与治疗时间的长短有关。 可见,抗骨质疏松药物的副作用确实存在,但非常少见。 4、给临床工作者的启示 在骨质疏松治疗的过程中,必须要避免两个误区: (1)「没有证据表明抗骨质疏松作用会超过 5 年,所以治疗应当停止。」 持这种观点的医生并没有考虑患者的高骨折风险。 (2)「同高脂血症一样,骨质疏松是一种慢性病,药物治疗不能停止,抗骨质疏松治疗是伴随终身的。」 与其他慢性病治疗不同,抗骨质疏松治疗会导致骨骼重量或者结构变化,而这种改变将无法逆转。 因此,我们的治疗要遵循个体化原则。 那么应当以什么样的标准来决定治疗方案呢? 答案是:骨质疏松患者的长期治疗方案取决于患者的具体情况和初始治疗的方案。具体临床情况处理如下: (1)一位年老体弱的女性患者,应当考虑是否合并神经系统疾病或者既往有骨折史来决定抗骨质疏松药物治疗的疗程。骨折发生风险、既往骨折病史、骨密度、年龄均是评估个体是否需要抗骨质疏松药物治疗的指标,也可以用来决定治疗的疗程。 (2)患者第一次发生骨折后,短时间内再次发生骨折的风险较高,因此初次骨折后的短时间内接受药物治疗是较好的选择。但是,随着时间的推移,再发骨折的风险会逐渐减少,这时如何决定患者抗骨质疏松药物治疗的持续时间? 骨密度是一个能够很好地预测患者再发骨折风险的指标。同时也有研究显示,股骨颈的持续性骨质疏松预示着需要长期抗骨质疏松治疗。 (3)既然骨密度可以帮助医生判断患者是否需要延长治疗疗程,那么骨密度本身是不是一个评价抗骨质疏松治疗疗效的指标呢? 回答并不确定。因为阿伦膦酸盐、利塞膦酸盐、雷洛昔芬等药物抗骨质疏松效应与药物本身导致的骨密度改变的关系还未得到证实,但是唑来膦酸盐以及地诺单抗已经得到验证。与双磷酸盐类相比,地诺单抗可以很大程度上增加骨密度,骨密度达标的可能性较高。 对于骨密度非常低的严重患者,可以采用考虑联合治疗方案来纠正骨密度值(例如特立帕肽或骨硬化蛋白抑制剂进行初始治疗加用其他类药物延长治疗效果的时间)。 (4)由于不同抗骨质疏松药物停药后的反应差异显著,所以并不是所有患者都必须按期停止治疗。 对于使用双磷酸盐患者治疗可以依患者情况延长治疗时间,但对于雌激素替代治疗患者则不可以延长。停止药物治疗的骨折疏松患者必须定期监测骨吸收标志物以及骨密度。 (5)延长治疗的决定必须在评估骨折风险的基础之上。 使用双磷酸盐类治疗 3-5 年可以停药。但对于具有高骨折风险的患者,停止治疗并不是一个明智的选择,但必须考虑到药物副作用发生的可能性。 关于抗质疏松治疗,以下哪项说法为正确的: A. 没有证据表明抗骨质疏松作用会超过5年,所以治疗应当停止。 B. 没有明显的证据表明3-5年以上的抗骨质疏松治疗具有更好的抗骨折作用。 C. 同高脂血症一样,骨质疏松是一种慢性病,药物治疗不能停止,抗骨质疏松治疗是伴随终身的。 D. 以上均为错误的。
沈明球 副主任医师 新疆自治区中医院 推拿科1915人已读 - 精选 膝关节炎的症状和防治
膝关节炎开始没有什么症状,但若出现下列情况,则应前去医院进行检查 1、下蹲、转身、蹦跳、上下楼梯、久坐后站起,出现疼痛或疼痛加重,其他时间没有或不明显。 2、膝关节晨起有僵硬感,稍活动后减轻。 3、膝关节屈伸时会听到“咔吧,咔吧”的弹响和滚珠的摩擦感。 4、遇寒后膝关节疼痛加重。 5、关节变形,蹲下起不来、起来蹲不下。 造成膝关节疼痛的原因有哪些? 1.脂肪垫劳损 脂肪垫充填于膝关节前部的间隙,有加强关节稳定和减少摩擦的作用。脂肪垫劳损的发病原因可能是由于外伤或者是长期摩擦引起脂肪垫充血、肥厚并发生炎症,与髌韧带发生粘连,从而使膝关节活动受限。这种损伤多发生于经常步行、登山或者蹲起运动较频繁的30岁以上人群。患者会觉得膝关节疼痛,完全伸直时疼痛加重,但关节活动并不受到限制。劳累后症状明显。治疗以保守治疗为主,配合理疗及口服药物。 2.半月板损伤 半月板损伤是运动员的一种常见损伤,在下肢负重,足部固定,膝关节微屈时,如果突然过度内旋伸膝或外旋伸膝(例如排球运动中,队员在防守时突然转身鱼跃救球的动作),就有可能引起半月板撕裂。半月板损伤会有明显的膝部撕裂感,随即关节疼痛,活动受限,走路跛行。关节表现出肿胀和滑落感,并且在关节活动时有弹响。治疗需根据损伤程度决定保守治疗还是手术治疗。 3.膝关节创伤性滑膜炎 膝关节滑膜是组成膝关节的主要结构之一。滑膜细胞分泌滑液,可以保持关节软骨面的滑润,增加关节活动范围。由于外伤或过度劳损等因素损伤滑膜,会产生大量积液,使关节内压力增高,如不及时消除,则很容易引起关节粘连,影响正常活动。患者会感觉膝关节疼痛、肿胀、压痛,滑膜有摩擦发涩的声响。疼痛最明显的特点是当膝关节主动极度伸直时,特别是有一定阻力地做伸膝运动时,髌骨下部疼痛会加剧,被动极度屈曲时疼痛也明显加重。治疗多以保守治疗为主。 4.膝关节骨性关节炎 这种病症多见于中老年,,女性居多。超重负荷是致病的主要原因。膝关节会肿胀而疼痛,有时活动关节会有摩擦音。膝部可能出现内翻畸形并伴有内侧疼痛。治疗根据关节蜕变情况选择是否行关节置换的治疗,目前膝关节骨性关节炎的关节置换治疗是国际上较成熟的治疗方式。 5.膝关节韧带损伤 膝关节微屈时的稳定性相对较差,如果此时突然受到外力导致外翻或内翻,则有可能引起内侧或外侧副韧带损伤。临床上内侧副韧带损伤占绝大多数。以这种损伤为例,患者会有明确的外伤史,膝关节内侧疼痛、压痛,小腿被动外展时疼痛加剧,膝内侧有肿胀,几天后会出现瘀斑。膝关节活动会受到限制。 6.寒冷 在日常生活中,多数关节疼痛并不是由外伤引起的,寒冷(特别是持续受凉和巨大的温度反差)才是造成关节疼痛的主要原因。随着社会的发展,人们的审美观、生活习惯发生了很大的变化,人们更加注重形态美。即使是在寒冷的冬季,很多人也不再身着厚厚的棉服,而是尽可能地减轻身上的负担,以适应现代审美观念及快速的生活节奏。但是在体验美感的同时,人们不得不付出关节损害的代价,因为寒冷可导致肌肉和血管收缩,引起关节疼痛。 7.运动不当 有些老年人喜欢登山,但如果没做好准备活动或运动量太大,也可造成关节疼痛。特别是身患关节滑膜炎或骨性关节炎的人,更容易引起关节疾病发作或加重。在登山运动中,下山时,全身的重量完全加在一侧膝关节上,膝关节承受的压力是正常站立时的数倍。人们上下楼梯时,也会出现同样的情况。 8.不良走路习惯 例如经常穿着不合脚的鞋或穿着拖鞋、高跟鞋长距离行走,会使膝关节长时间处于非正常的受力状态,造成膝关节慢性损伤,引起疼痛。 9.风湿,类风湿,强直性脊柱炎,红斑狼疮等免疫性疾病引起的膝关节病变。 10.代谢性疾病如“痛风”引起的膝关节疼痛发病率有明显的上升趋势。 如何治疗和预防膝关节病变? 一、推拿治疗 1点揉痛点 用手指按压,找到膝关节周围的压痛点,用拇食指腹在压痛点处进行点揉,压痛点多位于膝关节内外侧、髌骨上下及膝后腘窝处。 2点揉穴位 点揉膝关节周围的一些特定穴,每个穴点揉1分钟,以酸胀为佳。血海、梁丘、犊鼻、膝眼、委中、阴陵泉、阳陵泉、三阴交穴、足三里穴。 3掌揉髌骨 以掌心扣按髌骨,在保持足够压力的情况下,使髌骨产生向内向上向外向下的轻微运动,在此基础上,并轻轻带动髌骨做环转运动2~3分钟,不要重力下压。 4拿捏股四头肌 以拇指和其余四指相对拿捏股四头肌(即膝盖上丰厚的肌肉]约1~2分钟,以微微酸胀为度。 5弹拨膝关节内外侧肌腱。 6拿揉小腿肚 用手掌轻揉地拿揉小腿肚。每侧各1分钟,以小腿肚微微发热为佳。 7擦膝盖 可在膝盖周围涂擦少量红花油或扶他林,然后用两只手快速在膝盖周围的皮肤上来回擦动,以关节周围产生热感为佳。 二、药浴法 治疗目的:改善物质代谢和微循环,抑制退行性变的进一步发展,消炎止痛,促进关节功能的恢复。 处方:肉桂50克,鸡血藤80克,川芎50克,木瓜50克,独活50克,苏木50克,川续断50克,络石藤80克,路路通50克,海桐皮50克,豨莶草50克,仙灵脾50克,刘寄奴50克,土茯苓50克,秦艽50克,伸筋草80克。 方法:药浴的温度保持在43℃左右。煎药浸泡双下肢为佳,上述药水煎去渣取液2500毫升,分为5份,每份再加清水3升,浸泡双下肢,每次45分钟,1天1次,1份药液可用5天,但每次用完后要注意低温冷藏(不要冰冻),15天为1个疗程。注意每次药浴宜加入少量白酒(35度~45度,10毫升左右)。药浴后要注意保暖,避免感冒。 三、膏药外用 取麝香壮骨膏,中间加上2毫米厚姜片一片,贴于膝关节疼痛的部位或者膝眼、髌骨上。一日一贴。 四、刺络拔罐 在膝关节周围选取压疼反应点点刺放血拔罐,拔出淤血,促进血液循环。 预防膝关节疼痛,呵护膝关节健康的方法 尤其是老人就有较重的膝关节疼痛病史的朋友,或者O形腿X形腿的都是膝关节病变的高发人群。 1、已经有过膝关节疼痛的患者尽量避免跳跃、冲击力较大的下山、下楼梯等运动。 2、饮食清淡、避免油腻。减少空调,积极出汗,尽可能排出致疼致炎物质。 3、避免受凉,摩托车、电动车尽量不骑或者做好防护措施。 4、提倡无压力膝关节运动:悬膝摆小腿、坐位脚底滚瓶子、空蹬自行车。 5、坚持适量体育锻炼,有规律的运动能够通过加强肌肉,肌腱和韧带的支持作用而有助于保护关节,预防骨关节病的发生。
沈明球 副主任医师 新疆自治区中医院 推拿科2092人已读 - 临床心悟 春夏季是肩膀疼痛的好发时节,如何防治呢?
肩膀疼痛我相信上了年级的同志大多会有体会,尤其是五十岁左右的妇女朋友们更加常见,有些人肩膀疼痛时会有夜不能寐的情况,后来就会逐渐出现肩膀活动功能的障碍了,导致穿脱衣物困难甚至洗脸刷牙梳头都不能完成,严重的影响了日常生活,那么出现上述症状时大家首先会想到去医院治疗,在医院医生查体后会告诉你你这个病需要治疗和锻炼,然后给你开一大堆药物及治疗,治疗一段时间后钱花了不少,但结果好像没有那么好。 这个时候你会想到什么?是医生的治疗方案不对?治疗方法不当?还是有其他什么原因呢?那么大家是否从自身考虑过你是否配合了医生的治疗方法?你是如何配合医生治疗方案的?配合后是否严格按照要求去进行了?接下来我就告诉大家,医生一般给你制定的治疗方案是符合你当前的病情,那么病情不见好转就应该从这个病本身和你自身来找原因了。 首先肩膀疼痛,活动障碍有好多疾病可以导致。最常见的是冈上肌肌腱炎,三角肌下滑囊炎,肱二头肌长头肌腱炎,肩袖损伤或断裂,肩周炎等,这些疾病都会引起肩膀疼痛,活动受限。这些疾病通过一定时间的自身锻炼或恰当的治疗都可以缓解或痊愈。所需时间长短不一。其次,自身的锻炼方法和程度在这些病中起到了决定性的作用而不是医生的治疗方案起到决定性作用。在这些疾病早期都要求你去适当的进行患肢锻炼,锻炼时以不引起疼痛加重为度。坚持锻炼(持之以恒),经过一段时间的锻炼后在相同疼痛程度下你的患肢活动范围要有增大才行(循序渐进),否则你的锻炼就是无效锻炼。 那么我现在就来讲一下锻炼的方法。一般患者在医院或其他场合听到最多的锻炼方法就是爬墙或吊单杠,或者是甩胳膊,或者是其它的一些办法。这些办法是否有效要因人而异。我要给大家介绍的锻炼方法适合在家里一个人锻炼不需要器械不受场地限制,采取仰卧位或坐位或站位均可,视你个人情况来定,共有四步:第一步托肘摸肩法:患肢手掌摸对侧肩膀,另一只手托住患肢肘关节下方保持与肩关节齐平,同时向后方推送患肢,尽量使摸肩的患肢肘关节越过人体中线后停留一段时间至不能忍受为止。第二步举手投降法:双上肢尽量外展达到90度,使上臂与肩部齐平并尽量保证两侧肘关节与肩部在一条线上,然后屈肘90度掌心向前,尽力去保证前臂、上臂、胸部在一个平面内,保持这个姿势至不能忍受为止。第三步背后握腕法:双手背身后以健侧手握住患肢手腕,保持身体直立不动,尽量向健侧拉动并上抬患肢一段时间至不能忍受为止。第四步上举患肢法:患肢伸直从身体一侧逐渐缓慢上举至最大限度,或以健侧手握住患侧手腕或托住患肢肘关节后方尽量上举至疼痛不能忍受为止。上举时要求患肢肘关节保持伸直位。 以上四种锻炼方法顺序不分前后,锻炼前如果再配合八段锦进行热身效果会更好。肩膀疼痛活动受限是常见的临床症状,他们常见的诱发因素有以下几种。第一肩部受凉、受风、受寒、受潮等原因都会导致肩部症状的出现。比如夜间睡觉肩膀露在被子外面,或坐在窗户下面受风;第二外伤劳损,有时候一个轻微的外伤都会导致肩膀疼痛的发生,更不要说明显的外伤发生了。第三机体本身的退行性改变,每个人都会发生退变,只不过是所发生的部位和程度不同而已。因此当退变开始的时候保暖避风是首选。好了今天就讲到这,我们下次再会,希望大家都有个好身体。 本文系沈明球医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
沈明球 副主任医师 新疆自治区中医院 推拿科暂无购买 - 医学科普 热性惊厥如何急救?复发概率是多少?如何预防?
1. 如何预测热性惊厥复发风险? 热性惊厥复发是家长与儿科医生经常遇到的问题,那么如何判断与预测孩子热性惊厥发热的风险呢?首先,热性惊厥的复发危险因素包括以下四个方面: 发病初始年龄<18 个月; 发作前发热时间短于 1 小时; 一级亲属(父母、子女、兄弟姐妹)中有热性惊厥史; 低热(体温<38℃)时出现惊厥发作。 依据以上 4 个方面因素,可以初步判断预测热性惊厥复发风险, 小结:年龄越小,复发风险越高,小于 1 岁的热性惊厥患儿有 50% 的复发可能,而首发年龄大于 3 岁者复发率降至 20%。并且反复长期惊厥发作可出现惊厥持续状态。 2. 如何预测热性惊厥继发癫痫的风险? 热性惊厥继发癫痫的主要危险因素包括以下 3 个方面: 神经系统发育异常。 一级亲属有特发性或遗传性癫痫病史。 复杂型热性惊厥。 依据以上 3 个方面,可以初步判断预测热性惊厥 小结:一般认为,首次惊厥后约 6%-7% 患儿最终发展为癫痫;癫痫患儿中,约 13% 有热性惊厥病史。 3. 发热并发惊厥需要与哪些疾病鉴别? 热性惊厥; 中枢神经系统感染; 中毒; 代谢紊乱; 新生儿发热伴惊厥; 癫痫:主要指热敏感相关癫痫,包括 Dravet 综合征,遗传性癫痫癫痫伴热性惊厥附加症(GEFS+)等。 小结:临床上也需注意与非惊厥发作相关疾病鉴别,如寒战、屏气发作、晕厥、低血糖发作等。以下情况不应诊断为热性惊厥:既往有癫痫病史者因感染诱发惊厥发作、中枢神经系统感染、中毒性脑病、新生儿发热伴惊厥、全身代谢紊乱、急性中毒或遗传代谢病所致的惊厥。 4. 热性惊厥与热敏感相关癫痫如何鉴别? 5. 急救处理方法及流程是什么? 单纯型热性惊厥多呈短暂单次发作,持续时间一般 1~3 分钟,无需常规抗惊厥药物治疗; 仰卧平躺,保持呼吸道畅通,注意监测生命体征; 如果惊厥时间持续超过 5 分钟,可以采取抗惊厥治疗,首选地西泮 0.3 mg/kg,也可选用咪达唑仑、水合氯醛等; 复杂型热性惊厥,因症状严重,持续时间较长,一般主张积极使用抗惊厥药物及时控制惊厥发作。 6. 间歇性预防用药指征是什么? 短时间内频繁发作(半年内惊厥发作达到或超过 3 次或 1 年内惊厥发作超过 4 次); 既往出现过惊厥持续状态。 小结:间歇性预防用药主要在发热初期,尤其发热 24 小时内,间断用药至热退即可,可以选用地西泮口服,氯硝西泮、左乙拉西坦等,卡马西平、苯妥因钠则无效。 7. 长期预防用药指征是什么? 间歇性预防用药无效或 1 年内发作超过 5 次; 复杂型热性惊厥、热性惊厥持续状态等癫痫高风险患儿; 用药前充分沟通,告知可能的疗效与不良反应。 小结:一般持续治疗 1~2 年,常用药物如丙戊酸钠 20~30 mg/kg.d,分 2 次服用,左乙拉西坦 15~30 mg/kg.d,分 2 次服用。卡马西平、苯妥因钠、拉莫三嗪无效。 8. 预防接种 热性惊厥原则上无预防接种禁忌; 少数疫苗,如流感、百白破、麻风腮等容易引起发热反应的疫苗可能会导致惊厥发作,但不属接种禁忌; 惊厥的发生与自身遗传因素有关,而非疫苗对大脑的直接作用; 由疫苗诱发的热性惊厥与其他发热性疾病诱发的热性惊厥在发作严重程度、复发率、远期预后等各方面均无明显差异; 一般建议热性惊厥发作后 3-6 个月接种疫苗。 小结:热性惊厥并非疫苗接种禁忌,一般惊厥发作 3~6 个月后可正常接种疫苗,对于百白破、麻风腮等易引起发热的疫苗可密切监测接种期间的体温变化,及时处理。
沈明球 副主任医师 新疆自治区中医院 推拿科1676人已读 - 临床心悟 从医者大部分思想都是一致的虽然经历不同处境不同
总结自己十几年的行医经验,给自己定了几条原则: 一是:无诊断,不治疗或少治疗,轻治疗 诊断是治疗疾病取得疗效的基础,诊断不清即使治疗获效也是蒙的,碰运气的事情,但其实到底是怎样治好的你心中根本没数。如果诊断清楚了,治病如垂手,信手拈来的方法都能治疗,针灸也好,针刀也罢,推拿也好,理疗也罢,只是方法不同,治疗的机理都是一样的。当然这些诊断不仅仅局限于疾病的诊断,只是掌握了一些骨骼肌肉的大体解剖也是远远不够的,还要对肌肉的功能解剖,神经的功能解剖,骨骼肌肉的生物力学知识了然于胸才够。 二是:杂合以治,各得其所宜 这是在上海学习时受到詹洪生老师的的启发。掌握一些治病的方法还是非常重要的,如果一个病人在外面转悠了很久才到你这来治疗,一定要问他曾经接受过哪些治疗,别人用过的思路你不要再用了,别人用过的方法你也不要再用了,同样的思路同样的技术,你绝不会是最顶层的高手,绝不会还能比别人高出一大截,但别人再牛,总有想不到的地方,总有思考不到的死角,总有他不会的技术,换一种思路换一种视角,换一个技术换一条出路,你一定能治疗别人治疗不好的疾病。 三是:没有康复运动的治疗永远只是症状的缓解 虽然自己也一直坚持在治疗结束后教患者一些康复运动的方法,但并没有把它放在真正重要核心的位置上。其实很多时候,在熟练掌握骨骼肌肉功能解剖和生物力学的基础上,指导患者做一些康复训练,甚至比医生的治疗还要重要,毕竟康复运动是可以天天做的,而到医院去治疗是不可能让患者一辈子跟着你的。所以不教患者疾病预防和康复的方法的医生一定不是一个好医生。我也经常跟学生讲一个患者在医生这一天最长的时间接触长达两个小时,已经说明你是一个认真负责的好医生了,那么剩下的二十二个小时患者在做什么?你如何充分应用这二十多小时?这二十多个小时也是决定患者疗效的时间,所以管理好这些时间取得好的疗效是一个好医生必备的。 四是:长期学习终身学习 学习不仅仅是学知识,更是开拓视野。不仅仅是学书本,更是同行之间的交流和边缘学科的激烈辩论思想碰撞。不仅仅是学一种医术,更是学一种医道,所谓有道无术,术尚可求,有术无道,止于术(一位网友语)。不爱学习的医生一定不是一个好医生,只追求于某种技术的一招半式的学习的医生也一定不是一个好医生。
沈明球 副主任医师 新疆自治区中医院 推拿科991人已读 - 医学科普 眩晕的黑锅别再让颈椎病背了
您是否在门诊常常遇到大量的头晕或眩晕患者,影像血检查发现各种颈椎退行性变或者血管改变时,被诊断为「颈椎病」「椎基底动脉供血不足」或「颈性眩晕」? 的确,伴颈部疼痛不适的头晕或眩晕始终是神经科、骨科、耳科、全科及康复科的挑战,也是不同学科间最容易产生分歧的临床情况。那么到底有没有「颈性眩晕」这个病呢?这些检查能否用来诊断「颈性眩晕」呢? 1. 颈性头晕/眩晕概念的由来 所谓颈性眩晕,顾名思义指的是颈部问题导致的眩晕发作,颈性眩晕的概念,最早于 1955 年由 Ryan 和 Cope提出,而对颈性眩晕机制的假说,最早可追溯至 1926 年由Barre 和 Lieou 提出的交感神经刺激假说。 然而由于颈性眩晕一直缺乏特异性的症状体征,明确的诊断标准及特异性的辅助检查结果 [1],自提出之日起,颈性眩晕就一直站在争议的风口浪尖。 在「颈性眩晕」概念提出数十年间,随着学术界对此类疾病认识的加深,学术界普遍认同颈椎疾病所致的头晕,更多的表现为空间定位障碍、平衡维持障碍及头昏不适等非特异性症状,而并非伴有明显运动错觉的眩晕。 因此,1996 年 Furman 和 Cass 在 Ryan 和 Cope 所提假设基础上,将「颈性眩晕」修改为「颈源性头晕」。而在极少的表现为运动错觉的眩晕发作的患者中,通常会伴发其他后循环症状。 目前对于颈源性头晕发病机制的假说主要包括四种,分别是:交感神经功能障碍(Barre-Lieou 综合征)、旋转性椎动脉闭塞综合征(Bow hunter 综合征)、本体感觉传入障碍和偏头痛相关的颈性头晕/眩晕。 其中 Barre-Lieou 综合征及 Bow hunter 综合征在国内颈性眩晕支持者中拥有大量「粉丝」。查阅国内学术期刊数据库,不难发现,1990 年至今,国内期刊发表的大量针对颈性眩晕的临床研究均以此两种假说作为其理论基础。 本体感觉传入障碍机制,自 1996 年由 Furman 和 Cass 提出后,获得了越来越多关注,是目前国际上及国内主流学术界较为认同的颈源性头晕的可能机制,但由于缺乏诊断的金标准,故仍然只能作为排它性诊断而存在。 偏头痛相关的颈性头晕/眩晕假说于 2013 年由 Yacovino 和 Hain 提出,由于提出时间较晚,距今只有 4 年时间,故此假说的可靠性仍需要更多的研究来论证。 在接下来的内容中,我们将和大家一起来详细了解一下这四种假说。 2. 颈性头晕/眩晕的发病机制 (1)交感神经功能障碍假说(Barre-Lieou 综合征) 1926 年,Barre 和 Lieou 提出颈椎退行性变刺激了包绕在椎动脉的交感神经丛,引起血管反射性收缩,脑血流量下降,致眩晕、耳鸣、头痛、视物模糊、瞳孔扩大以及恶心呕吐等一系列的症状体征,并将其命名为 Barre-Lieou 综合征 [2]。 然而,早在上世纪七八十年代,就有大量研究证明,在血压正常情况下,刺激交感神经丛并不会引起脑血流量的显著变化 [2-5]。因此,近半个世纪以来,barre-lieou 综合征已几乎退出了国际主流学术界的视野。 (2)旋转性椎动脉闭塞综合征(Bow hunter综合征) 「血管假说」,又称 Bow hunter 综合征(BHS),也被称为旋转性椎动脉闭塞综合征(Rotational vertebral artery occlusion syndrome, RVAOS),是指转头使椎动脉受压导致后循环供血明显下降,出现一过性症状。其诊断标准及其严格,必须满足以下条件: 头部正中位时椎动脉血管显影正常; 转颈后血管造影确实看到椎动脉压迫,血流中断; TCD 监测椎动脉以后的血管如基底动脉或大脑后动脉,在转颈前血流正常,转颈后血流中断,血流中断一直持续至头位恢复至正中位压迫解除时,血流恢复时比基础血流约有 10% 的增多; 强调与转颈、血流中断一致的临床症状:转颈前无症状,转颈后出现症状,症状一直持续至头位恢复至正中位,血流恢复时症状才消失; 强调临床症状除了晕,还应有其他脑干小脑症状如意识下降、视力模糊、言语含糊、跌倒、肢体麻木无力等。 这些患者常常有一侧椎动脉发育不全,前后循环交通支缺如等情况,后循环血供主要依靠发育健全的另一侧椎动脉提供,转颈时压迫原本健全的椎动脉,而另一侧椎动脉和前循环又无法提供侧枝代偿,致使临床出现眩晕等症状发作。 那这样的患者到底有多少呢?按照这样的诊断标准,韩国 8 家中心连续收集 3 年共收集到 21 例患者,也就是每家中心一年也不到 1 个 [6],由此可见,「Bow hunter 综合征」临床相当罕见,以该理论依据来诊断颈性眩晕并不是一件简单的事情。 (3)本体感觉传入障碍 1955 年 Ryan 和 Cope 提出颈性眩晕概念时,就认为颈性眩晕是由于高位颈椎病变导致的深感觉(本体觉)传入异常所致的。 而1996 年 Furman 和 Cass 提出的「颈源性头晕」中,将其定义进一步修改为「颈部深感觉异常所导致的空间定位障碍或失衡的非特异性感觉」。 此假说与 Barre-Lieou 综合征及 Bow hunter 综合征有着本质的区别: 首先,无论是 Barre-Lieou 综合征还是 Bow hunter 综合征,在机制解释的终末阶段,均涉及到椎动脉受压或痉挛而导致的「供血不足」,而此假说完全不涉及血管机制。 其次,此学说中涉及的头晕症状定义为空间定位障碍或失衡的非特异性感觉,此概念与之前颈性眩晕概念中提及的眩晕及眼震有着本质的区别 [3] 。 (4)偏头痛相关的颈性眩晕假说 前庭性偏头痛,最早于 1917 年由 Boenheim 医生提出,历经近百年,终于在 2012 被国际头痛学会及国际前庭学研究领域的权威组织 Barany 学会承认,并将其纳入 ICHD-IIIβ的附录中。 至此,前庭性偏头痛与头晕眩晕间存在的紧密联系在学界得到了广泛认同。此后 2013 年 Yacovino 和 Hain 提出偏头痛相关的颈性眩晕假说 [7]。 该学术提出的理论依据主要包括以下三条: 偏头痛与眩晕紧密相关——约 1/3 的偏头痛患者曾经历过眩晕发作 [8]; 39.7%~63% 的偏头痛患者伴有肩颈部的疼痛及僵硬感 [9-10]; 前庭性偏头痛患者的头晕、失衡和眩晕,可独立于头痛发作。 因此 Yacovino 和 Hain 认为,存在相当一部分患者会同时出现眩晕与肩颈部的不适。其发病机制可能与颈部的三叉脊束核尾端颈 1~2 复合体(TNC)与前庭神经核之间的双向联通障碍有关 [4]。 偏头痛发作时,可以通过影响 TNC,诱发颈痛及僵硬,此时虽然表现为颈部问题,但根源是偏头痛,而反过来,颈椎病如果引起 TNC 信号异常,也会诱发偏头痛的发作,从而导致颈源性头晕/眩晕。但由于其提出时间较晚,缺乏足够支持的临床及基础实验研究,故此假说的可靠性仍有待验证。 3. 国内颈性头晕/眩晕过度诊断的现状 在了解了颈性眩晕的四种假说之后,反观国内非眩晕专科医师对于颈性眩晕的诊疗情况,我们可发现「颈性眩晕」在国内存在明显的过度诊断,而造成这种误诊的原因,可能包括以下几点: (1)理论基础更新与国际脱轨 正如前文所提及的,1990 年至今,国内期刊发表的大量针对颈性眩晕的临床研究均以 barre-lieou 综合征及 Bow hunter 综合征为理论基础。而 barre-lieou 综合征在国际上已鲜少提及。而对于 Bow hunter 综合征的诊断,这些文献里采用的诊断标准,症状上往往强调孤立性眩晕伴自主神经症状,而没有提及其他后循环症状,辅助检查手段又过于简单宽泛,没有提供转颈前后的血流变化情况,不得不让人质疑。 (2)诊断标准的明显「放水」 总结国内文献对于颈性眩晕的诊断标准,其主要依据分为以下几条: 发作性头晕眩晕、恶心呕吐、耳鸣、肩颈部不适等症状,颈部活动可诱发或加重头晕。 颈部血管检查,包括椎动脉 MRA 及 TCD 检查,提示单侧椎动脉变细迂曲,血流速度减慢等。 颈椎 MRI 及 X 线检查提示椎间盘突出或骨质增生等退行性变。 由此,我们可以看出,与国际上严苛的诊断标准相比,这些诊断标准存在以下几个问题: a. 颈部活动诱发或加重的头晕眩晕并未强调症状持续时间与转颈持续时间的一致性;颈部旋转往往带动头部的旋转,并不能排除前庭系统功能异常所致的头晕加重;鲜少提及与眩晕伴发的黑朦、意识改变、复视、肢体运动感觉障碍、共济失调及构音障碍等后循环缺血的症状。 b. 患者接受的颈部血管检查也往往是在发作间歇期单一体位检查的结果,以至于并不能有效反映患者转颈位时的血流情况,以及与眩晕症状的相关性。而且,M. Sakaguchi 在 2003 年的一项研究发现,在 1108 例心脑血管疾病患者中,转头导致椎动脉受压血流下降占 5%。这些患者表现为意识模糊而不是头晕、眩晕。同时在这 1108 例患者中仅有的 20 例表现为转颈时出现的孤立的头晕、眩晕,但这些患者中却无一例出现转颈后椎动脉受压血流下降 [11]。提示转颈后出现头晕眩晕与血供无关。因此,即便转颈后出现血流下降,也并不能将其作为诊断「颈源性头晕」的金标准。 c. 普通的颈椎 MRI 及 X 线检查提示椎间盘突出或骨质增生等退行性变,更是在中老年人群中十分多见,完全不具备特异性。然而,对于头晕眩晕诊断具有较高特异性及敏感性的前庭功能检查,在国内文章中却几乎没有提及。 鉴于此,我们有理由相信,国内泛滥的「颈性眩晕」,有相当大的一部分患者是被误诊的。仅仅依靠一个颈椎 MRI,颈部 X 平片,TCD,乃至单一体位的 DSA 检查都不足以诊断颈性眩晕。 4. 总结 近年来,为了提高国内临床医师对于这类疾病的正确认识,国内主流学术界已有新的发声,由于「颈性眩晕」的概念本身存在许多问题和缺陷,因此建议废除「颈性眩晕」的概念,并要重视头晕眩晕的正确诊断流程以及颈部病因的分析。 例如:对于挥鞭伤、颈部骨关节炎、肌筋膜炎等患者,出现与颈部疼痛伴随的空间定位障碍或失衡的患者,应给予「深感觉障碍性头晕」的诊断。而对于有明确证据的旋转性椎动脉闭塞综合征患者,应给予 BHS 的诊断。若希望继续使用颈性眩晕概念,则应仅限指深感觉传入异常性眩晕 [12]。 参考文献: 1. Brandt T, Bronstein AM. Cervical vertigo. J Neurol Neurosurg Psychiatry 2001;71:8-12. 2. Heistad DD, Marcus ML. Evidence that neural mechanisms do not have important effects on cerebral blood flow. Circ Res 1978; 42:295-302. 3. Mueller SM, Heistad DD, Marcus ML.Total and regional cerebral blood flow during hypotension, hypertension,and hypocapnia. Effect of sympathetic denervation in dogs. Circ Res 1977;41:350-356. 4. Baumbach GL, Heistad DD. Effects of sympathetic stimulation and changes in arterial pressure on segmental resistance of cerebral vessels in rabbits and cats. Fed Proc 1983; 52:527-533. 5. Sadoshima S, Heistad DD. Regional cerebral blood flow during hypotension in normotensive and stroke-prone spontaneously hypertensive rats: Effect of sympathetic denervation. Stroke 1983;14:575-579. 6. Kwang-Dong Choi,Jae-Hwan Choi.et al.Rotational Vertebral Artery Occlusion: Mechanisms and long-term Outcome.Stroke 2013; 44(7):1817-24. 7. Yacovino DA, Hain TC. Clinical characteristics of cervicogenic-related dizziness and vertigo. Semin Neurol 2013;33:244-255. 8. S elby G, Lance JW. Observations on 500 cases of migraine and allied vascular headache. J Neurol Neurosurg Psychiatry 1960; 23:23-32. 9. Blaschek A, Milde-Busch A, Straube A, Schankin C, Langhagen T, Jahn K, Schr?der SA, Reiter K, von Kries R, Heinen F. Self-reported muscle pain in adolescents with migraine and tension-type headache. Cephalalgia 2012;32:241-249. 10. Kelman L. Migraine pain location: A tertiary care study of 1283 migraineurs. Headache 2005; 45:1038-1047. 11. Sakaguchi M, Kitagawa K, Hougaku H, Hashimoto H, Nagai Y, Yamagami H, et al. Mechanical compression of the extracranial vertebral artery during neck rotation[J]. Neurology, 2003,61:845–847. 12. 李焰生,颈性头晕/眩晕:该淘汰的诊断概念。中华内科杂志,2017,56(03):171-175. 周围性眩晕疾病中最常见的是 A. 梅尼埃病 B. 良性阵发性位置性眩晕 C. 前庭神经元炎 D. 后循环缺血
沈明球 副主任医师 新疆自治区中医院 推拿科1170人已读 - 诊后必读 怎样区分颈源性头痛和普通的头痛?
头痛是临床疼痛诊疗时遇到的常见病,其病因很多,而目前临床上头痛最常见的原因就是颈源性头痛。 颈源性头痛通常好发于20-60岁的人群。但在门诊当中,颈源性头痛的患者越来越多,且越来越低龄化。经常见到十几岁的中小学生来看病。 颈源性头痛是咋回事? 颈源性头痛顾名思义就是导致头痛的源头在颈椎,也就是颈椎发生了病变所引发的头痛。您可能无法理解,颈椎与头明明是两个不同的部位,这颈椎怎么就能影响到脑袋呢? 颈部由肌肉、韧带、筋膜、骨骼、颈椎间盘等组成,这其中的任何一个部分结构发生了变化,都可以影响到颈神经。上部的颈神经不只存在于颈部,它是从颈部一直延伸到我们的头顶前额位置。也就是说,我们的头皮下面布满了颈神经末梢。这部分分布在头部的颈神经就来自高位颈神经。因它离头的位置最近,所以高位颈神经与头痛的关系最为密切。当颈部的一些结构发生了变化,就会压迫或者刺激到它,引起高位颈神经兴奋,进而导致头痛。因此,颈源性头痛是颈椎病的一个局部表现。颈椎病是造成颈源性头痛的罪魁祸首。 颈源性头痛有哪些特征? 颈源性头痛与颈椎密切相关: 1、颈椎和头经常会同时疼。 2、颈椎先出现不适,头痛紧随其后。 3、脖子受凉或晚上没睡好发生的头痛。 4、头痛伴随颈部的不适感、压痛感及活动障碍。 还有哪些原因会造成头痛? 1、紧张性头痛 症状通常是头皮发紧、发胀,像戴了一个紧箍咒一样。 2、血管性头痛 血管性头痛也叫偏头痛,医学上的偏头痛和老百姓理解的偏头痛不是一个概念。 很多被误认为的偏头痛其实也都是颈源性头痛。偏头痛也并不是只有一侧会疼,也会出现头的两侧都疼的情况。单纯的血管性头痛比颈源性头痛少,原因复杂,至今不是很清楚,可能引起血管性头痛的诱因有: (1)阳光:比如有人总说不能见光,太阳一照就头痛。 (2)声音:有的患者说不能去人多嘈杂的地方,一去这种地就头痛的厉害。 (3)疲惫:这种患者往往打一个哈欠马上就会头痛。 3丛集性头疼 这泪患者最大的症状就是头痛伴随眼眶疼,疼起来就会流泪。这是蝶腭神经节兴奋所导致。蝶腭神经节在眼眶下面。这根神经兴奋,就会导致眼支、鼻支、颚支兴奋。眼支兴奋就表现为流泪,鼻支兴奋就表现为流鼻涕,颚支兴奋就会发生眼睛疼,导致眼结膜充血。 4、月经性头痛 这种类型的头痛主要是雌激素水平造成的。月经前后,血清中的雌二醇浓度降低,引起颅内外血管及子宫血管更敏感,从而引起血管张力发生变化,使一部分对此敏感的患者发生头痛。月经后,血清中雌二醇浓度恢复正常,这种类型的头痛也就缓解了。 5、器质性病变导致的头痛 除了功能性头痛之外,确实还有一少部分头痛是由于器质性病变造成。最常见的就是脑出血、脑膜瘤、脑膜动脉瘤破裂早期、颅内高压、颅内感染。 总之,头痛的原因复杂多样,鉴别起来非常困难,因此需要由富有经验的专科医生来诊断。一般来说,头痛病人医生了解症状和体征后,会让病人做头颅CT或核磁共振检查,以排除颅内、耳部和鼻部病变。如果怀疑是颈源性头痛,还要做颈椎的核磁共振检查。
沈明球 副主任医师 新疆自治区中医院 推拿科7998人已读 - 诊后必读 全身关节活动的常用方法及量
在门诊接诊过程中常有患者问我,什么样的活动方法及活动量最合适?此时我会根据患者的身体状况及所患疾病推荐不同的锻炼方法及活动量,一般情况下患者根据我所推荐的活动方法及活动量,循序渐进的进行锻炼大多都可以取得良好的效果。但针对身体健康的人群如何选择锻炼方法及掌握运动量呢?对于年轻的经常运动的男、女性朋友,我会鼓励她他们继续进行他们经常采取的运动方式进行锻炼,但不建议他们进行大剂量的运动及高强度运动,毕竟人体的关节犹如机器零件,它是有使用年限的,过早的高强度大剂量运动只会损伤关节软骨出现早期退变症状,比如体育运动员就是如此。而对于不经常运动的人群,无论年轻或年长我都会阻止他们进行偶尔的剧烈运动,偶尔的剧烈运动不仅仅不能帮助他们增强体质,防止疾病,还会在很大程度上增加伤害他们的骨关节及肌肉等运动系统的可能性,甚至还会进步导致其它严重的骨科疾病的发生,往往事与愿违,得不偿失。所以对于不经常运动的人群选择一项既可以活动筋骨,防止内科疾病的发生,又可以强身健体防止骨关节病发生的活动方法很关键。我经常推荐的方法就是健身气功八段锦,六字诀气功和真气运行法及简易太极拳四种锻炼方法,可单一进行或组合进行。健身气功八段锦和真气运行法这两种方法结合,简单易学,容易操作,对全身各关节均可起到活动的作用,还可以增强机体免疫功能,可单独练习也可结合训练,不受场地限制。真气运行法单一训练时随时随地都可以进行,坐卧行走都能锻炼。它对于机体免疫功能的增强,益寿延年很有帮助。八段锦和六字诀气功每一种方法训练时间都很短暂,大约只有十三分钟到十五分钟,而效果却非常显著,对于全身各大关节防止病损,保持关节滑利具有良好功效,同时可以提高机体协调性及应急能力。具体几种练功方法大家在网络上输入相关词汇都可以搜到,在这里就不进行赘述,而需要注意的是练功后的休息及液体的补充以及运动量的掌握。 针对那些喜欢运动不喜欢练习静功但又没有时间长期坚持的人群,我建议他们的每次运动量是不超过他们在安静状态下的心率上升百分之二十五。或者是在运动时保持微微出汗即可,不可大汗淋漓,伤阴耗津,造成筋骨肌肉的伤害,同时在每一次的运动后都要及时补充水分。 本文系沈明球医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
沈明球 副主任医师 新疆自治区中医院 推拿科9人已购买 - 医学科普 根据疼痛特点来初步判断膝关节骨性关节炎的分期
膝关节疼痛是膝关节相关疾病中最常见的临床症状之一,而如何根据疼痛的程度,特点等来进行疾病的初步诊断是患者朋友很想知道的,也是临床医生需要认真思考的问题。下面我就以膝关节骨性关节炎在临床引起的疼痛为例来说明。 膝关节骨性关节炎是引起临床膝关节疼痛的常见的一种疾病,根据膝关节骨性关节炎所处的时期不同,而表现出来疼痛的部位,性质,程度等各方面的不同,也就是说它随着关节退变程度的不同而有不同的临床疼痛特点。膝关节骨性关节就是我们常说的增生性膝关节炎,肥大型膝关节骨关节炎,或老年性膝关节炎等,说是膝骨性关节炎,其实,它的发生,发展是以膝关节腔内的关节软骨发生蜕变为核心的,膝关节骨性关节累及的范围不仅仅是关节软骨,它还累积及到膝关节周围的,滑膜,韧带,关节囊,骨骼等不同层次,不同程度,全方位的全膝关节组织结构。 根据疼痛的程度我们一般把它分为五期,在膝关节软骨发生退变的早期,临床上一般不会出现什么明显的症状,大多数患者仅有疲劳感,沉重感或不适感,日常活动不会引起疼痛,此时患者也不会前来就医,病情进一步发展则会出现轻度的疼痛,此时在做各种动作一开始时稍有疼痛,但完全能够忍受,不妨碍日常生活与工作,或在劳累后或远行后出现疼痛加重这一时期为轻度疼痛期。当在步行时出现疼痛,短时间休息后可以减轻或消失,疼痛已引起情绪的改变,但不妨碍完成日常各种活动,患者不需要服用药物或偶尔服用药物也能够忍受疼痛,此时不能进行运动甚至影响工作,表明已经到了中度疼痛期了。在负重或日常活动工作中都有强烈疼痛,以致妨碍活动,影响生活,常需要服用止痛药。休息后缓解不明显或有自发痛者此时已到了重度疼痛期了!还有最严重的一期是剧烈疼痛期,此时无论休息或做任何动作都有强烈的疼痛,以致不能活动,生活不能自理,整天靠药物缓解疼痛,甚至药物也不能止痛,严重干扰了休息和睡眠,严重影响了生活质量。在临床上我们碰到的大多数是轻度到中度疼痛,少数为重度疼痛。疼痛的性质多为钝痛伴有沉重感,酸胀感或僵滞感。 膝关节骨性关节炎的疼痛特点是 1.始动疼,即膝关节长时间处在一个不动的状态下由一个体位转变为另一个体位时疼痛,(我们也叫胶滞现象,这是一种弹性僵硬可以随膝关节的活动而改善,不同于类风湿性关节炎的晨僵现象,此种僵硬可见于任何时间的长久不动之后),活动后减轻,负重或活动多时又加重,具有痛---轻----重的特点,比如做长途车到站后刚一站起来时疼痛明显,稍加活动后好转,活动久了又痛了。再比如看电影时由于座位限制,长时间被迫屈膝,电影结束时突然站起会感到骤然疼痛,甚至有跪到的倾向,如果站起前先活动几下下肢,再站起时疼痛就会减轻许多或不痛。 2.负重疼,患者常说游泳,骑车时不痛,而上下楼,上下坡时疼痛,或由坐位或蹲位站起时疼痛加重,或手提肩挑重物或抱小孩后膝关节疼痛出现或加重。 3.主动活动痛,膝关节被动活动时的疼痛要比主动活动膝关节时轻。 4.休息痛,膝关节长期处于某一体位静止不动或夜间睡觉时疼痛,常须不停变换体位来缓解疼痛,此种疼痛又称为静止痛。这四种疼痛特点的发作多于气温,气压,环境,情绪有关,天气变换时疼痛加重,故常有老寒腿,气象台的说法。疼痛大多位于髌骨周围或髌骨与股骨之间和膝关节内侧,疼痛部位不定经常变换者也不少见。在疼痛的同时还有膝关节的肿胀,畸形,功能障碍(关节活动的节律性或协调性改变,运动能力减弱)。凡是有以上症状者,年龄又在四十岁以上者可考虑膝关节骨性关节炎的可能性大。 本文系沈明球医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
沈明球 副主任医师 新疆自治区中医院 推拿科23人已购买 - 诊后必读 颈椎病患者如何使用枕头
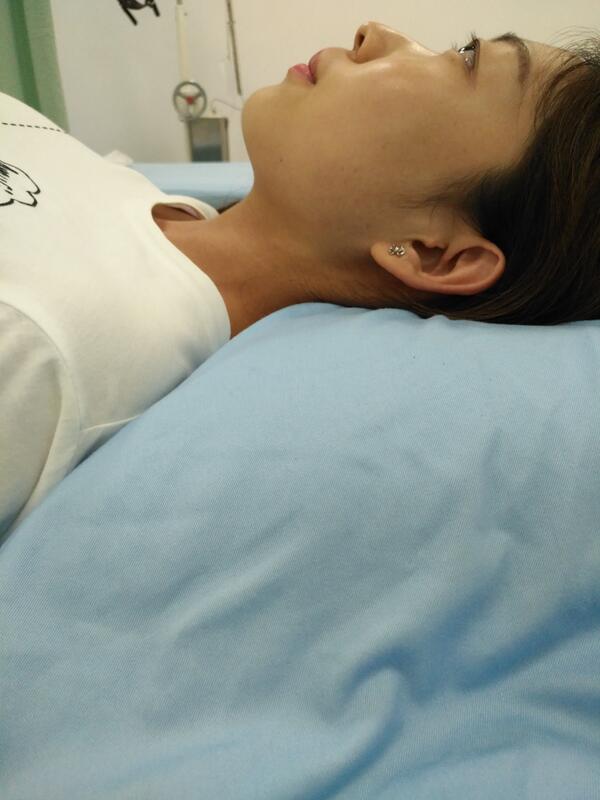
在门诊坐诊经常会碰到颈椎病患者诉说,当颈椎病犯起来时夜间都不知道怎么睡觉了!枕头高了不行,低了不行,仰卧位不行,侧着还不行!问我该如何选购和使用枕头?是不是枕头越贵越好?目前市场上卖的塑型枕头到底行不行?那么我首先要肯定的告诉你枕头不是越贵越好,超市里非常便宜的荞麦皮枕头就非常不错,轻便,便宜可塑性强。而市场上被吹捧的非常高的某某塑型枕头其实并不适合日常生活中使用。首先它透气性不是太好,其次,它的内充物是丝棉或其它类比较软的填充物,是否卫生暂且不说,就其对颈椎的支撑力来说就不符合颈椎的使用要求,我们知道颈椎有个向前的屈曲,而在仰卧位时如果不枕枕头,那么这个颈椎由于受到重力的作用,它会有一个向下下坠的趋势,那么使用枕头以后呢,这个下坠的趋势刚好被枕头抵消了,然而丝棉枕头或其它比较软的内充物枕头就不能起到很好的支撑作用,没有一个好的支撑,颈椎的生理曲度就难以保证,那么颈椎病的发病概率就高了,人的一生当中有三分之一的时间都在床上,你枕头使用不当就容易得颈椎病了!那么又有人说了我不使用软的枕头而是使用非常硬的枕头这样就有一个非常好的支撑作用了吧?那么我也肯定的告诉你那也不行。硬的枕头首先对局部皮肤有一个直接的压迫不利于局部的血液循环,第二硬枕头无法塑型不利于颈椎的曲度。而荞麦皮或决明子枕头可塑性非常强,在侧卧位时可以塑型,仰卧位时也可以塑型。透气性好局部不容易导致出汗。而枕头的高度视个人身材的高矮胖瘦决定,不是千篇一律的统一高度。下面两张照片就是平时使用枕头的要求。 本文系沈明球医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 沈明球 副主任医师 新疆自治区中医院 推拿科71人已购买
沈明球 副主任医师 新疆自治区中医院 推拿科71人已购买





